آرتریت پسوریاتیک (PsA) وضعیتی است که در آن بیماری آرتریت که مربوط به مفاصل متورم و دردناک است، با پسوریازیس ترکیب می شود. پسوریازیس به طور معمول باعث ایجاد لکه های خارش دار، پوسته پوسته و تغییر رنگ روی پوست و پوست سر می شود.
افراد زیادی در دنیا به پسوریازیس مبتلا هستند و تا 30 درصد از این افراد به PsA مبتلا می شوند. PsA یا آرتریت پسوریاتیک می تواند خفیف یا شدید باشد و یک یا چند مفصل را درگیر کند.
اگر شما یا یکی از عزیزانتان بیماری اش آرتریت پسوریاتیک تشخیص داده شود، ممکن است در مورد اینکه زندگی با این وضعیت چگونه است سؤالاتی داشته باشد. در مورد علائم، عوامل و روش های درمان این بیماری، برای یافتن جواب این سؤالات با ما همراه شوید.
فهرست مطالب
- انواع آرتریت پسوریاتیک
- علائم آرتریت پسوریاتیک چیست؟
- چه چیزی باعث آرتریت پسوریاتیک می شود؟
- مراحل آرتریت پسوریاتیک
- تشخیص آرتریت پسوریاتیک با تصویر برداری
- تشخیص آرتریت پسوریاتیک با آزمایش خون
- آرتریت پسوریاتیک چگونه درمان می شود؟
- آیا تغییرات سبک زندگی می تواند علائم آرتریت پسوریاتیک را کاهش دهد؟
- عوامل خطر برای آرتریت پسوریاتیک
- چه چیزی می تواند باعث تشدید آرتریت پسوریاتیک شود؟
- آرتریت پسوریاتیک در مقابل آرتریت روماتوئید (روماتیسم)
- روحیه مبارزه با بیماری
انواع آرتریت پسوریاتیک
در ابتدا می خواهیم در مورد انواع متخلف این بیماری با شما صحبت کنیم. بیماری آرتریت پسوریاتیک 5 نوع است، در ادامه شما را با این پنج نوع آشنا خواهیم کرد.
1. آرتریت پسوریاتیک متقارن
این نوع بیماری مفاصل یکسان در هر دو طرف بدن شما را تحت تاثیر قرار می دهد، به عنوان مثال، هر دو زانوی چپ و راست شما یا هر دو آرنج چپ و راست شما را درگیر می کنند. علائم آن نیز می تواند درست مانند آرتریت روماتوئید (روماتیسم) باشد.
PsA نا متقارن نسبت به روماتیسم خفیف تر است و بدشکلی مفصل کمتری ایجاد می کند. اما آرتریت پسوریاتیک متقارن می تواند دردناک تر و ناتوان کننده تر باشد. حدود نیمی از افراد مبتلا به PsA، این نوع از بیماری را دارند.
2. آرتریت پسوریاتیک نامتقارن
این مدل از آرتریت پسوریاتیک روی مفاصل یک طرف از بدن شما تأثیر می گذارد. در این نوع بیماری مفاصل شما ممکن است احساس درد کرده و قرمز شوند. البته که PsA نا متقارن عموماً خفیف تر از نوع متقارن آن است. این نوع بیماری حدود 35 درصد از افراد مبتلا به PsA را تحت تاثیر قرار می دهد.
3. آرتریت پسوریاتیک Distal interphalangeal
این نوع از آرتریت مفاصل نزدیک به ناخن شما را درگیر می کند. این مفاصل به مفاصل Distal معروف هستند و به همین دلیل این بیماری با نام Distal interphalangeal شناخته می شود.
4. اسپوندیلیت پسوریازیس
این نوع پسوریازیس نوعی آرتریت پسوریاتیک است، که ستون فقرات شما را درگیر می کند. در این نوع بیماری کل ستون فقرات شما از گردن تا کمر ممکن است تحت تاثیر قرار گیرد. در این نوع بیماری حرکت کردن برای بیمار می تواند بسیار دردناک باشد. دست ها، پا ها، زانو ها، بازو ها و باسن شما نیز ممکن است تحت تاثیر این بیماری قرار گیرند.
5. آرتریت پسوریاتیک موتیلان
این بیماری یک نوع شدید و تغییر شکل یافته از آرتریت پسوریاتیک است. می توان گفت حدود 5 درصد از افراد مبتلا به آرتریت پسوریاتیک، این نوع از بیماری را دارند. آرتریت پسوریاتیک موتیلانس معمولاً دست ها و پا های شما را درگیر می کند. همچنین می تواند باعث درد در گردن و کمر شما شود.
علائم آرتریت پسوریاتیک چیست؟

علائم PsA برای هر فردی متفاوت بوده و می توانند از خفیف تا شدید متغیر باشند. البته گاهی اوقات علائم شما بهبود می یابد و برای مدتی احساس بهتری خواهید داشت. در برخی مواقع هم ممکن است علائم شما بدتر شود. معمولا ًنوع علائم به نوع آرتریت پسوریاتیک مبتلا شده، بستگی دارد.
علائم عمومی آرتریت پسوریاتیک عبارتند از:
- مفاصل متورم و حساس در یک یا هر دو طرف بدن
- سفتی عضله و کرختی صبحگاهی
- تورم انگشتان دست و پا
- عضلات و تاندون های دردناک
- لکه های پوستی و پوسته پوسته شدن پوست، که ممکن است با تشدید درد مفاصل بدتر شوند.
- پوسته پوسته شدن پوست سر (پسوریازیس پوست سر)
- خستگی
- سوراخ شدن ناخن یا جدا شدن ناخن از گوشت (پسوریازیس ناخن)
- قرمزی چشم
- درد چشم ( یووئیت )
علائم دردناک آرتریت پسوریاتیک
همچنین بیماری آرتریت پسوریاتیک می تواند دردناک بوده و علائم زیر را ایجاد کند:
- درد و سفتی ستون فقرات
- درد، تورم و ضعف در نقاط متخلف بدن از جمله:
- باسن
- زانو
- مچ پا
- پا
- آرنج
- دست ها
- مچ دست
- سایر مفاصل
- تورم انگشتان پا یا انگشتان دست
آرتریت پسوریاتیک متقارن بر پنج یا چند مفصل در هر دو طرف بدن شما تأثیر می گذارد. PsA نا متقارن کمتر از پنج مفصل را تحت تاثیر قرار می دهد، اما آن ها می توانند در طرفین مخالف باشند.
آرتریت پسوریاتیک موتیلانس شکل نادری از آرتریت است که مفاصل شما را تغییر شکل می دهد و می تواند انگشتان دست و پا آسیب دیده را کوتاه کند. در حالی که PsA دیستال باعث درد و تورم در مفاصل انتهایی انگشتان دست و پا می شود.
چه چیزی باعث آرتریت پسوریاتیک می شود؟
در آرتریت پسوریاتیک، سیستم ایمنی بدن به مفاصل و پوست شما حمله می کند. پزشکان به طور قطع نمی دانند چه چیزی باعث این حملات می شود. آن ها فکر می کنند که از ترکیبی از ژن ها و عوامل محیطی باعث این بیماری می شوند.
PsA می تواند ژنتیکی هم باشد و حدود 40 درصد از افراد مبتلا به این عارضه یک یا چند نفر از بستگانشان مبتلا به آرتریت پسوریاتیک هستند. گاهی نیز چیزی در محیط باعث ایجاد این بیماری در افرادی که زمینه ابتلا به PsA را دارند، می شود. این عامل محیطی می تواند یک ویروس، استرس شدید یا آسیب جسمی باشد.
مراحل آرتریت پسوریاتیک
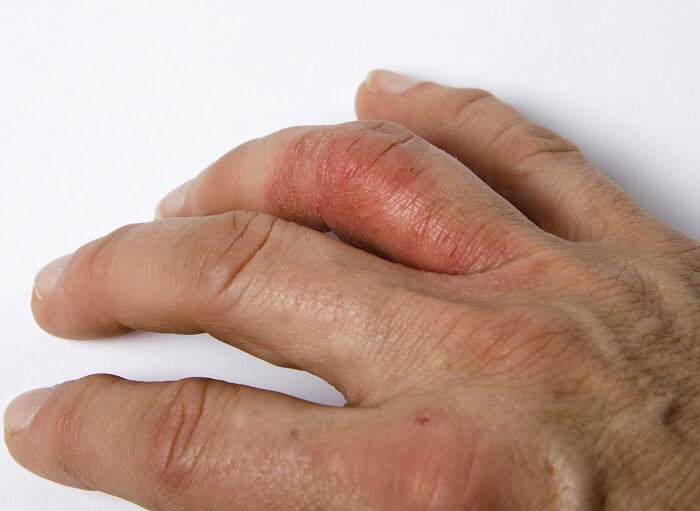
آرتریت پسوریاتیک مسیر یکسانی را برای هر فرد مبتلا به این بیماری دنبال نمی کند. برخی از افراد ممکن است فقط علائم خفیف و مشکلات مفاصل کمتری داشته باشند. برای برخی دیگر تغییر شکل مفصل و بزرگ شدن استخوان نیز ممکن است در نهایت رخ دهد.
مشخص نیست که چرا برخی افراد پیشرفت سریع تری از بیماری را تجربه می کنند و برخی دیگر تجربه نمی کنند. اما تشخیص و درمان به موقع می تواند به کاهش درد و کاهش آسیب به مفاصل کمک کند. مهم است که به محض شروع تجربه علائم یا علائمی که به آرتریت پسوریاتیک اشاره می کنند، با پزشک خود صحبت کنید.
مرحله اولیه PsA
در مراحل اولیه این نوع آرتریت، ممکن است علائم خفیفی مانند تورم مفاصل و کاهش دامنه حرکتی را تجربه کنید. این علائم ممکن است همزمان با ایجاد ضایعات پوستی پسوریازیس رخ دهند یا ممکن است سال ها بعد رخ دهند. NSAID ها درمان های معمولی هستند، این دارو ها درد و علائم بیماری را کاهش می دهند، اما آرتریت پسوریاتیک را کاهش نمی دهند.
PsA میانی
بسته به نوع آرتریت پسوریاتیک، در مرحله میانی بیمار احتمالاً علائم بدتری را مشاهده خواهد کرد که به درمان های پیشرونده تری مانند DMARD ها و دارو های بیولوژیک نیاز دارد. این دارو ها می توانند به کاهش علائم و کند کردن پیشرفت آسیب نیز کمک کنند.
PsA در مرحله آخر
در این مرحله، بافت استخوانی به شدت تحت تاثیر قرار می گیرد. بدشکلی مفصل و بزرگ شدن استخوان محتمل است. هدف از درمان در این مرحله کاهش علائم و جلوگیری از بدتر شدن عوارض است.
تشخیص آرتریت پسوریاتیک با تصویر برداری
برای تشخیص PsA، پزشک شما باید سایر احتمالات وجود آرتریت مانند روماتیسم و نقرس را با تصویر برداری و آزمایش خون رد کند. تست های تصویر برداری آسیب به مفاصل و سایر بافت ها را بررسی می کنند، روش های تصویر برداری عبارت اند از:
- اشعه ایکس: این روش التهاب و آسیب به استخوان ها و مفاصل را بررسی می کنند. این نوع آسیب ها در آرتریت پسوریاتیک با سایر انواع آرتریت متفاوت است.
- ام آر آی: این روش با امواج رادیویی و آهنربا های قوی تصاویری از داخل بدن شما می سازد. این تصاویر می توانند به پزشک شما کمک کنند تا آسیب مفصل، تاندون یا رباط را بررسی کند.
- سی تی اسکن و سونوگرافی: این ها می توانند به پزشکان کمک کنند تا تشخیص دهند که آرتریت پسوریاتیک شما چقدر پیشرفته است و مفاصل چقدر تحت تأثیر قرار گرفته اند.
تشخیص آرتریت پسوریاتیک با آزمایش خون
آزمایش خون به ارزیابی هرگونه التهاب موجود در بدن شما کمک می کند. آزمایش خون نیز به چند روش مختلف انجام می شود این روش ها عبارت اند از:
- پروتئین واکنشی C: این ماده ای است که کبد شما زمانی که التهاب در بدن شما وجود دارد تولید می کند. با آزماش بر روی آن می توان بیماری آرتریت پسوریاتیک را تشخصی داد.
- سرعت رسوب گلبول قرمز: این نشان می دهد که چقدر التهاب در بدن شما وجود دارد. اما نمی تواند تعیین کند که آیا التهاب ناشی از PsA یا سایر علل احتمالی دیگری است.
- فاکتور روماتوئید (RF): سیستم ایمنی شما این اتو آنتی بادی را تولید می کند. این فاکتور معمولا در روماتیسم وجود دارد اما در آرتریت پسوریاتیک جواب منفی است. آزمایش خون RF می تواند به پزشک شما کمک کند تا تشخیص دهد که آیا PsA یا روماتیسم (RA) دارید.
- مایع مفصلی: آرتروسنتز مقدار کمی مایع را از زانو یا مفصل دیگر شما خارج می کند. اگر کریستال های اسید اوریک در مایع وجود داشته باشد، ممکن است به جای آرتریت پسوریاتیک، نقرس داشته باشید. آزمایش مایع کشت می تواند عفونت یا سپسیس را نیز رد کند.
- سلول های قرمز خون: تعداد کم گلبول های قرمز خون ناشی از کم خونی نیز در افراد مبتلا به PSA رایج است.
هیچ آزمایش خون یا تصویربرداری به تنهایی نمی تواند تشخیص دهد که آیا شما آرتریت پسوریاتیک دارید یا خیر. اغلب پزشک شما از ترکیبی از آزمایشات برای رد سایر علل احتمالی استفاده می کند.
آرتریت پسوریاتیک چگونه درمان می شود؟
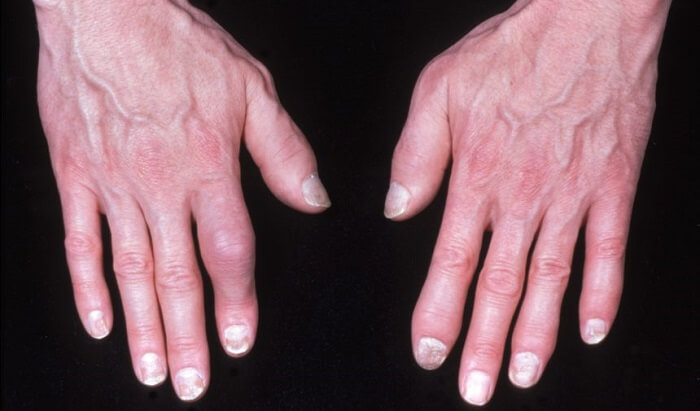
هدف از درمان آرتریت پسوریاتیک بهبود علائمی مانند ضایعه های پوستی و التهاب مفاصل است. معمولاً برای درمان این بیماری یک هدف درمانی خاص و نحوه اندازه گیری پیشرفت تعیین می شود، سپس یک پزشک برای انتخاب نوع درمان با شما همکاری می کند. معمولاً شما گزینه های درمانی مختلفی دارید، اما یک برنامه درمانی معمولی شامل یک یا چند مورد از موارد زیر است:
داروهای ضد التهابی غیر استروئیدی (NSAIDs)
این دارو ها به کنترل درد و تورم مفاصل کمک می کنند. گزینه های بدون نسخه (OTC) شامل ایبوپروفن (Advil) و ناپروکسن (Aleve) است. اگر گزینه های OTC موثر نباشند، پزشک ممکن است NSAID ها را در دوز های بالاتر تجویز کند. البته که استفاده نادرست، NSAID ها نیز می توانند باعث ایجاد موارد زیر شوند:
- تحریک معده
- خونریزی معده
- حمله قلبی
- سکته
- آسیب کبد و کلیه
دارو های ضد روماتیسمی اصلاح کننده بیماری (DMARDs)
این دارو ها برای جلوگیری از آسیب مفاصل و کاهش سرعت پیشرفت آرتریت پسوریاتیک بوده و التهاب را کاهش می دهند. آن ها ممکن است از راه های مختلف، از جمله خوراکی، تزریقی یا انفوزیونی تجویز شوند.
رایج ترین دارو های DMARD تجویز شده عبارتند از:
- متوترکسات (Trexall)
- لفلونوماید (آراوا)
- سولفاسالازین (آزولفیدین)
Apremilast ( Otezla ) یک DMARD جدید تر است که به صورت خوراکی مصرف می شود. این دارو با مسدود کردن فسفودی استراز 4، آنزیمی که در التهاب نقش دارد، عمل می کند. البته که DMARD دارای عوارض جانبی نیز است که عبارتند از:
- آسیب کبدی
- سرکوب مغز استخوان
- عفونت های ریه
بیولوژیک
در حال حاضر پنج نوع داروی بیولوژیک برای درمان بیماری پسوریازیس وجود دارد. آن ها بر اساس آنچه که در بدن هدف قرار می دهند و مهار می کنند (مسدود یا کاهش می دهند) طبقه بندی می شوند که عبارتند از:
- مهار کننده های فاکتور نکروز تومور آلفا (TNF-alpha):
- آدالیموماب ( هومیرا )
- certolizumab ( Cimzia )
- گلیموماب (Simponi)
- اتانرسپت ( انبرل )
- اینفلیکسیماب ( رمیکید )
- مهار کننده های اینترلوکین 12 و 23 (IL-12/23):
- اوستکینوماب ( Stelara )
- مهار کننده های اینترلوکین 17 (IL-17).
- secukinumab ( Cosentyx )
- ixekizumab ( تالتز )
- مهار کننده های اینترلوکین 23 (IL-23).
- گوسل کوماب ( ترمفیا )
- مهار کننده های سلول T
- آباتاسپت ( اورنسیا )
شما دارو های بیولوژیک را از طریق تزریق زیر پوست یا به صورت تزریق داخل رگ دریافت می کنید. از آن جایی که این دارو ها پاسخ ایمنی شما را تضعیف می کنند، می توانند خطر ابتلا به عفونت های جدی را افزایش دهند. سایر عوارض جانبی آن ها نیز عبارتند از تهوع و اسهال.
استروئید ها
این دارو ها می توانند التهاب را کاهش دهند. در بیماری آرتریت پسوریاتیک آن ها معمولا به مفاصل آسیب دیده تزریق می شوند. عوارض جانبی ای نیز شامل درد و خطر جزئی عفونت مفصل با آن ها همراه است.
سرکوب کننده های ایمنی
دارو هایی مانند آزاتیوپرین (Imuran) و سیکلوسپورین (Gengraf) پاسخ های ایمنی بیش از حد فعال در مورد آرتریت پسوریاتیک، را آرام می کنند. البته اکنون که مهار کننده های TNF-alpha در دسترس هستند، دیگر از آن ها استفاده نمی شود. البته از آن جا که سرکوب کننده های ایمنی، پاسخ ایمنی را ضعیف می کنند، این کار آن ها می تواند خطر ابتلا به عفونت را افزایش دهد.
درمان های موضعی
کرم ها، ژل ها، لوسیون ها و پماد ها نیز می توانند خارش پسوریازیس را تسکین دهند. این درمان ها بدون نسخه و با نسخه در دسترس هستند، برخی از مواد موجو در این کرم ها و لوسیون های پسوریازیس عبارتند از:
- آنترالین
- کلسیتریول یا کلسیپوترین که اشکال ویتامین D-3 هستند
- اسید سالیسیلیک
- کرم های استروئیدی
- تازاروتن که از مشتقات ویتامین A است
در ادامه نیز چند محصول مؤثر برای این بیماری را به شما معرفی خواهیم کرد.
-
 کرم پسوریازیس سریتا (Cerita)محصول تخفیف خورده105,600 تومان
کرم پسوریازیس سریتا (Cerita)محصول تخفیف خورده105,600 تومانتخفیف: 27.2%
-
 کرم اوره اوسرین بیتروی (Bitroy)
کرم اوره اوسرین بیتروی (Bitroy) -
 شامپو پسوریازیس سریتا (Cerita)
شامپو پسوریازیس سریتا (Cerita) -
 صابون سالیسیلیک اسید دیترون (Ditron)
صابون سالیسیلیک اسید دیترون (Ditron) -
 کرم اوره 10 درصد اوسرین دیترون (Ditron)
کرم اوره 10 درصد اوسرین دیترون (Ditron)
نور درمانی و سایر دارو های PsA
امروزه پزشکان از نور درمانی و به دنبال آن قرار گرفتن در معرض نور روشن برای درمان ضایعه های پوستی پسوریازیس استفاده می کنند. همچنین چند داروی دیگر نیز که علائم PsA را درمان می کنند عبارتند از secukinumab (Cosentyx) و ustekinumab ( Stelara ). البته این دارو ها زیر پوست شما تزریق می شوند. همچنین باید بدانید که Stelara با هشداری همراه است که می تواند خطر ابتلا به عفونت و سرطان را افزایش دهد.
آیا تغییرات سبک زندگی می تواند علائم آرتریت پسوریاتیک را کاهش دهد؟
کار هایی وجود دارد که می توانید در خانه برای کمک به بهبود علائم خود انجام دهید:
اگر می توانید ورزش را به برنامه روزانه خود اضافه کنید
حرکت مفاصل می تواند سفتی آن ها را کاهش دهد. همچنین فعالیت حداقل 30 دقیقه در روز نیز به کاهش وزن اضافه شما کمک می کند و انرژی بیشتری به شما می دهد. بهتر است از پزشک خود بپرسید که چه نوع ورزشی برای مفاصل شما بی خطر تر است.
فشار ورزش هایی مانند دوچرخه سواری، پیاده روی، شنا و سایر ورزش های آبی روی مفاصل ملایم تر از ورزش هایی مانند دویدن یا بازی تنیس است.
الکل را محدود کنید و سیگار را ترک کنید
سیگار برای مفاصل شما و همچنین بقیه بدن مضر است. از پزشک خود در مورد مشاوره، دارو یا جایگزینی نیکوتین برای کمک به ترک سیگار بپرسید. همچنین اگر الکل مصرف می کنید آن را ترک کنید، زیرا می تواند با برخی از دارو های آرتریت پسوریاتیک تداخل داشته باشد.
تسکین استرس
تنش و استرس می تواند باعث عود آرتریت شده و حتی آن را بد تر کند. مدیتیشن کنید، یوگا انجام دهید، یا سایر تکنیک های کاهش استرس را امتحان کنید تا ذهن و بدن خود را آرام کنید.
از کمپرس های سرد و گرم استفاده کنید
کمپرس گرم می تواند درد عضلانی را کاهش دهد. کمپرس های سرد نیز می توانند درد مفاصل شما را کاهش دهند.
برای محافظت از مفاصل بدن خود را حرکت دهید
بدن خود را بیشتر حرکت دهید مثلاً به جای انگشتان، در ها را با بدن خود باز کنید. اجسام سنگین را با دو دست بلند کنید. به طور کل سعی کنید تحرک بیشتری به بدن خود بدهید.
مکمل ها و ادویه های طبیعی را در نظر بگیرید
اسید های چرب امگا 3 دارای خواص ضد التهابی هستند. این چربی های سالم که در بسیاری از مکمل ها یافت می شوند، التهاب و سفتی مفاصل را کاهش می دهند.
در حالی که تحقیقات نشان می دهد مزایای سلامتی زیادی در مکمل ها وجود دارد، سازمان غذا و دارو اغلب بر خلوص یا کیفیت مکمل ها نظارت نمی کند. قبل از شروع مصرف مکمل ها مهم است که با پزشک خود صحبت کنید.
همچنین زردچوبه، یک ادویه قوی، همچنین دارای دوز خاصی از مواد ضد التهابی است و ممکن است به کاهش التهاب ناشی از آرتریت پسوریاتیک کمک کند. زردچوبه را می توان به هر غذایی اضافه کرد، برخی از افراد حتی آن را در چای یا لاته مانند شیر طلایی هم می زنند.
رژیم غذایی آرتریت پسوریاتیک
در حالی که هیچ غذا یا رژیم غذایی به تنهایی آرتریت پسوریاتیک را درمان نمی کند، اما یک رژیم غذایی غنی از مواد مغذی و متعادل می تواند به کاهش التهاب و کاهش علائم شما کمک کند. تغییرات مفید در رژیم غذایی شما می تواند در دراز مدت برای مفاصل و بدن شما سود بسیار زیادی داشته باشد.
به طور خلاصه، میوه ها و سبزیجات تازه بیشتری مصرف کنید. آن ها به کاهش التهاب و مدیریت وزن شما کمک می کنند. اضافه وزن فشار بیشتری بر مفاصلی که درد دارند وارد می کند. همچنین بهتر است قند و چربی را که التهاب زا هستند محدود کنید. در کنار آن بر مصرف منابع چربی سالم مانند ماهی، دانه ها و آجیل تاکید کنید.
عوامل خطر برای آرتریت پسوریاتیک

اگر شما هر یک از موارد زیر را داشته باشید:
- پسوریازیس
- یکی از والدین یا خواهر یا برادر مبتلا به PsA داشته باشید
- سن شما بین 30 تا 50 سال است (اگرچه کودکان نیز می توانند به آن مبتلا شوند)
- گلودرد استرپتوکوکی داشته اند
- HIV دارند
پس می توان گفت شما در معرض خطر آرتریت پسوریاتیک هستند و ممکن است عوارضی داشته باشید که عبارتند از:
- آرتریت پسوریاتیک موتیلان
- مشکلات چشمی، مانند ورم ملتحمه یا یووئیت
- بیماری قلب و عروقی
چه چیزی می تواند باعث تشدید آرتریت پسوریاتیک شود؟
شعله ور شدن آرتریت پسوریاتیک وضعیت بیمار را برای مدتی بدتر می کند و برخی چیز ها می توانند آن را شعله ور کنند. البته که محرک ها آرتریت پسوریاتیک در هر کس متفاوت است.
برای شناخت محرک های خود، باید یک دفترچه یادداشت از علائم خود داشته باشید. هر روز علائم خود و کارهایی که در زمان شروع آن ها انجام می دادید را یادداشت کنید. همچنین توجه داشته باشید که آیا چیزی را در برنامه خود تغییر داده اید، مثلاً اگر داروی جدیدی مصرف کرده اید ممکن است محرک شما باشد. البته که محرک های رایج آرتریت پسوریاتیک عبارتند از:
- عفونت هایی مانند گلودرد استرپتوکوکی و عفونتهای دستگاه تنفسی فوقانی
- صدمات پوستی، مانند بریدگی، خراشیدگی یا آفتاب سوختگی
- پوست خشک
- استرس
- هوای سرد و خشک
- سیگار کشیدن
- نوشیدن زیاد الکل
- اضافه وزن
- داروهایی مانند لیتیوم، بتا بلاکر ها و داروهای ضد مالاریا
اگر چه نمی توانید از همه این محرک ها اجتناب کنید، اما می توانید سعی کنید استرس خود را مدیریت کنید، سیگار را ترک کنید و مصرف الکل خود را کاهش دهید.
از پزشک خود بپرسید که آیا دارو هایی که مصرف می کنید علائم PsA را افزایش می دهند یا خیر. اگر چنین است، ممکن است بخواهید آن را به یک داروی جدید تغییر دهید.
آرتریت پسوریاتیک در مقابل آرتریت روماتوئید (روماتیسم)
آرتریت پسوریاتیک و روماتیسم دو نوع از چندین نوع آرتریت هستند. در حالی که ممکن است نام مشترک و بسیاری از علائم مشابه داشته باشند، عوامل زمینه ای متفاوتی باعث ایجاد آن ها می شوند.
آرتریت پسوریاتیک در افراد مبتلا به پسوریازیس رخ می دهد. این یک بیماری پوستی است که باعث ایجاد ضایعات و لکه های پوسته پوسته در سطح پوست می شود.
روماتیسم یک اختلال خود ایمنی است. زمانی اتفاق می افتد که بدن به اشتباه به بافت های پوشاننده مفاصل حمله می کند. این باعث تورم و در نهایت درد و تخریب مفصل می شود.
آرتریت پسوریاتیک تقریباً به طور مساوی در مردان و زنان رخ می دهد، اما زنان بیشتر در معرض ابتلا به روماتیسم هستند. همچنین PsA اغلب در سنین 30 تا 50 سالگی برای اکثر افراد ظاهر می شود. اما روماتیسم معمولاً ابتدا کمی دیر تر و در میانسالی ایجاد می شود.
در مراحل اولیه، هر دو آرتریت پسوریاتیک و روماتیسم علائم مشابه بسیاری دارند، که شامل درد، تورم و سفتی مفاصل است. البته با پیشرفت شرایط، ممکن است مشخص شود که چه شرایطی دارید.
خوشبختانه، پزشک برای تشخیص بیماری مجبور نیست منتظر پیشرفت آرتریت باشد. آزمایش های خون و تصویر برداری می تواند به پزشک شما کمک کند تا تصمیم بگیرد که کدام بیماری مفاصل شما را تحت تأثیر قرار می دهند.
روحیه مبارزه با بیماری
نگاه هر کس متفاوت است، برخی از افراد علائم بسیار خفیفی دارند که فقط گهگاه باعث ایجاد مشکل می شود. برخی دیگر علائم شدید تر و ناتوان کننده تری دارند.
هرچه علائم شما شدید تر باشد، بر توانایی شما برای غلبه بر بیماری تأثیر بیشتری می گذارد. افرادی که آسیب مفصلی زیادی دارند ممکن است راه رفتن، بالا رفتن از پله ها و سایر فعالیت های روزانه برایشان سخت باشد. البته چشم انداز و روحیه شما تحت تأثیر قرار می گیرد اگر:
- اگر آرتریت پسوریاتیک شما در سنین جوانی تشخیص داده شود.
- وقتی تشخیص دادید وضعیت شما شدید بود.
- بسیاری از پوست شما پوشیده از جوش است.
- چند نفر در خانواده شما PsA دارند.
برای بهبود روحیه خود، از رژیم درمانی تجویز شده توسط پزشک پیروی کنید. حتی ممکن است مجبور شوید بیش از یک دارو را امتحان کنید تا بهترین دارو را پیدا کنید، پس نگران تغییر دارو ها نباشید.
منبع: healthline.com



















