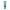بیماری سالک یا لیشمانیوز یک بیماری انگلی است که توسط انگل لیشمانیا و از طریق پشه خاکی به انسان منتقل می شود. پزشکان لیشمانیوز را یکی از خطرناک ترین بیماری های پوستی می نامند. این سازمان همچنین بیان می کند که این بیماری پس از مالاریا در زمینه علل مرگ و میر انگلی دومین بیماری پوستی است. در ادامه به بررسی علل، علائم و راه های پیشگیری و درمان آن می پردازیم. جهت کسب اطلاعات بیشتر به خواندن مطلب ادامه دهید.
بیماری سالک یا لیشمانیوز چیست؟
بیماری سالک یک بیماری پوستی است که عامل آن انگل لیشمانیا است و انگل لیشمانیا معمولاً در پشه خاکی آلوده زندگی می کند. بنابراین، جلوگیری از نیش حشرات یک موضوع مهم است زیرا، ممکن است در اثر نیش پشه خاکی آلوده به انگل لیشمانیوز و مبتلا به بیماری سالک شوید.
پشه خاکی حامل انگل، معمولاً در محیط های گرمسیری و نیمه گرمسیری زندگی می کند. اپیدمی های مرگباری به واسطه این پشه در مناطقی از آسیا، شرق آفریقا و آمریکای جنوبی رخ داده است.
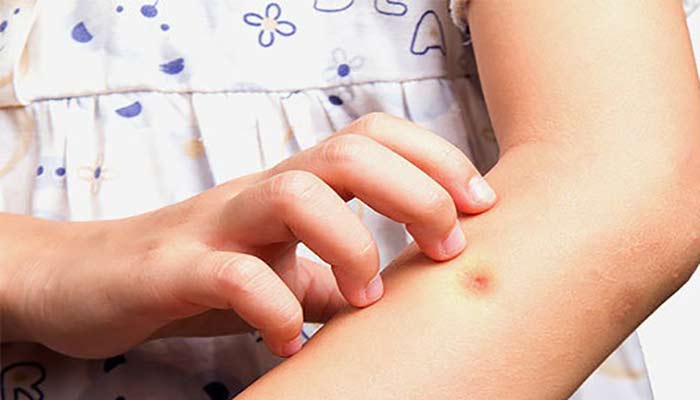
انواع لیشمانیوز چیست؟
لیشمانیوز به سه شکل ظاهر می شود: پوستی، احشایی و پوستی مخاطی. کارشناسان معتقدند حدود 20 گونه لیشمانیا وجود دارد که می تواند این بیماری را به انسان منتقل کند.
1. لیشمانیوز جلدی
لیشمانیوز جلدی باعث ایجاد زخم روی پوست شما می شود. این شایع ترین شکل لیشمانیوز است. درمان ممکن است بسته به فرد همیشه ضروری نباشد، اما می تواند بهبود را تسریع کند و از عوارض جانبی آن جلوگیری کند.
2. لیشمانیوز مخاطی جلدی
نوع نادر بیماری، لیشمانیوز مخاطی جلدی است که توسط شکل پوستی انگل ایجاد می شود و می تواند چندین ماه پس از بهبود زخم های پوستی ایجاد شود. با این نوع لیشمانیوز، انگل ها به بینی، گلو و دهان شما سرایت می کنند. این می تواند منجر به تخریب جزئی یا کامل غشاهای مخاطی در آن نواحی شود.
اگرچه لیشمانیوز مخاطی پوست، معمولاً زیر مجموعه ای از لیشمانیوز جلدی در نظر گرفته می شود، اما این نوع جدی تر است. زیرابه خودی خود بهبود نمی یابد و همیشه نیاز به درمان دارد.
3. لیشمانیوز احشایی
لیشمانیوز احشایی گاهی به نام لیشمانیوز سیستمیک یا کالاآزار شناخته می شود. معمولاً دو تا هشت ماه پس از گزش توسط پشه خاکی رخ می دهد. به اندام های داخلی مانند: طحال و کبد آسیب می رساند. همچنین از طریق آسیب به این اندام ها بر مغز استخوان و همچنین سیستم ایمنی بدن شما تأثیر می گذارد. این وضعیت اگر درمان نشود تقریباً همیشه کشنده است.
علل ابتلا به بیماری سالک یا لیشمانیوز چیست؟
لیشمانیوز به دلیل انگل های تک یاخته ای از گونه لیشمانیا است. شما در اثر گزش توسط پشه خاکی آلوده به انگل لیشمانیوز مبتلا می شوید. این انگل در داخل پشه خاکی ماده زندگی می کند و تکثیر می شود. این حشره بیشترین فعالیت را در محیط های مرطوب در ماه های گرمتر و شب ها از غروب تا سحر دارد. حیوانات اهلی مانند: سگ ها می توانند به عنوان محلی برای تجمع انگل عمل کنند. انتقال ممکن است از حیوان به پشه خاکی و سپس به انسان رخ دهد.
انسان ها همچنین می توانند انگل را از طریق انتقال خون یا سوزن های مشترک بین یکدیگر منتقل کنند. در برخی از نقاط جهان، انتقال از انسان به پشه خاکی و سپس به انسان نیز ممکن است رخ دهد.
چه کسانی بیشتر در معرض خطر ابتلا به لیشمانیوز هستند؟
عوامل مختلفی در ابتلا به این بیماری تاثیر گذار است که در ادامه به توضیح مختصری درباره هر کدام می پردازیم:
1. موقعیت جغرافیایی
این بیماری در همه جای دنیا به جز استرالیا و قطب جنوب یافت می شود. با این حال، حدود 95 درصد موارد از بیماری پوستی سالک در موقعیت های جغرافیایی زیر رخ می دهد:
- قاره آمریکا
- آسیای مرکزی
- حوزه مدیترانه
- خاورمیانه
در سال 2015 بیش از 90 درصد موارد در مناطق زیر رخ داده است:
- برزیل
- اتیوپی
- هندوستان
- کنیا
- سومالی
- سودان جنوبی
- سودان
بنابراین، توجه داشته باشید که اگردر مناطق گرمسیری یا نیمه گرمسیری این کشور ها زندگی می کنید یا به آن سفر می کنید، در معرض خطر بسیار بالاتری برای ابتلا به این بیماری هستید.
2. شرایط اجتماعی و اقتصادی
به گفته منبع معتبر سازمان جهانی بهداشت (WHO)، فقر یک عامل تعیین کننده برای ابتلا به این بیماری است.بنابراین، بیماری لیشمانیوز اغلب در مناطقی رخ می دهد که شرایط زیر شایع است:
- سوء تغذیه
- قحطی
- کمبود منابع مالی
و همه این شرایط به دلیل مهاجرت های گسترده مردم ناشی از شهرنشینی، شرایط اضطراری، جنگ، تغییرات محیطی و تغییرات آب و هوایی است. همچنین، مناطق آسیب دیده اغلب دور افتاده و ناپایدار هستند و منابع محدودی نیز برای درمان این بیماری وجود دارد.
3. عوامل محیطی و شرایط آب و هوایی
همچنین، عوامل محیطی و شرایط آب و هوایی به شدت بر گسترش این بیماری تأثیر گذار است.
4. سایر عفونت ها
افرادی که به دلایل مختلفی سیستم ایمنی ضعیفی دارند، بیشتر در معرض خطر ابتلا به این بیماری هستند. به عنوان مثال: افراد آلوده به HIV نیز اغلب به لیشمانیوز مبتلا می شوند. در مناطقی از اتیوپی، تخمین زده میشود که 35 درصد از افراد مبتلا به لیشمانیوز به HIV نیز مبتلا هستند.
HIV می تواند بر انتقال لیشمانیوز تأثیر بگذارد و در نتیجه خطر ابتلا به لیشمانیوز احشایی را افزایش دهد. HIV و لیشمانیوز بر سلول های سیستم ایمنی تأثیر منفی می گذارند.
علائم بیماری سالک یا لیشمانیوز چیست؟
در برخی موارد ممکن است افراد برای مدت طولانی (بدون بیمار شدن و بروز علائم) به برخی از گونه های لیشمانیا مبتلا شوند. در حالت کلی، علائم آن به نوع بیماری بستگی دارد که در ادامه به توضیح مختصری درباره آن می پردازیم که عبارت اند از:
لیشمانیوز جلدی
علامت اصلی این بیماری زخم های پوستی بدون درد است. علائم پوستی ممکن است چند هفته پس از گزش توسط پشه خاکی آلوده ظاهر شود. با این حال، گاهی اوقات علائم برای ماه ها یا سال ها ظاهر نمی شوند.
لیشمانیوز مخاطی جلدی
در افراد مبتلا به نوع پوستی مخاطی این بیماری، علائم معمولاً 1 تا 5 سال پس از ضایعات پوستی ظاهر می شود. این ها در درجه اول زخم در دهان و بینی یا روی لب آن ها هستند. علائم دیگر ممکن است شامل موارد زیر باشد:
- آبریزش یا گرفتگی بینی
- خونریزی بینی
- مشکل در تنفس
لیشمانیوز احشایی
در این نوع لیشمانیوز اغلب علائم تا ماهها پس از گزش ظاهر نمیشوند. اکثر موارد دو تا شش ماه پس از وقوع عفونت آشکار می شوند. علائم و نشانه های رایج آن عبارت اند از:
- کاهش وزن
- ضعف
- تبی که هفته ها یا ماه ها طول می کشد
- طحال بزرگ شده
- کبد بزرگ شده
- کاهش تولید سلول های خونی
- خون ریزی
- ابتلا به سایر عفونت ها
- تورم غدد لنفاوی
لیشمانیوز چگونه تشخیص داده می شود؟
اگر در مکانی که لیشمانیوز شایع است، زندگی میکنید یا به ؟آن جا سفر کرده اید، مهم است که به پزشک خود اطلاع دهید. به این ترتیب پزشک شما می داند که برای شما آزمایش انگل تجویز کند. اگر مبتلا به لیشمانیوز هستید، پزشک از آزمایش های دیگری استفاده می کند تا مشخص کند کدام گونه لیشمانیا علت آن است. به هرحال، برای تشخیص انواع مختلف آن راه های مختلف بررسی می شود. این شامل:
نحوه تشخیص لیشمانیوز جلدی
پزشکان اغلب به دنبال DNA یا ماده ژنتیکی انگل می گردند و ممکن است با خراش دادن یکی از زخم ها، مقدار کمی از پوست را برای بیوپسی نمونه برداری کند. آن ها از روش های مختلف دیگری نیز برای شناسایی گونه های انگل عامل عفونت استفاده می کنند.

نحوه تشخیص لیشمانیوز احشایی
بسیاری اوقات، مردم زمان و مکان ابتلا به نیش پشه خاکی را به خاطر نمی آورند. این می تواند تشخیص بیماری را سخت کند. به هرحال بررسی سابقه زندگی یا سفر به یک منطقه مبتلا به لیشمانیوز در تشخیص سریع تر مفید است. همچنین، استفاده از انواع تست های تخصصی به تشخیص و شناسایی هر چه سریع تر سلول های ایمنی آلوده به انگل کمک می کند. در اینجا راه های تشخیص آن آورده شده است که عبارت اند از:
- در این نوع پزشک برای بررسی بزرگی طحال یا کبد ممکن است ابتدا یک معاینه فیزیکی انجام دهد.
- سپس، بیوپسی مغز استخوان انجام دهد.
- همچنین، در برخی موارد ممکن است از نمونه خون نیز کمک بگیرند.
راه های درمان لیشمانیوز چیست؟
استفاده از دارو های ضد انگلی مانند: آمفوتریسین B (Ambisome) این بیماری را درمان می کند. همچنین، ممکن است پزشک بر اساس نوع لیشمانیوز درمان های دیگری را برای شما توصیه کند (هر گونه زخم پوستی که باعث تغییر شکل شود ممکن است به جراحی پلاستیک نیاز داشته باشد).
لیشمانیوز جلدی
در این نوع زخم های پوستی اغلب بدون درمان بهبود می یابند. اما، گذراندن دوره درمان می تواند بهبود زخم را تسریع کند، جای زخم را کاهش دهد و خطر بیماری بیشتر را کاهش دهد.
لیشمانیوز مخاطی جلدی
این ضایعات به طور طبیعی بهبود نمی یابند و همیشه نیاز به درمان دارند. استفاده از دارو هایی مانند: لیپوزوم آمفوتریسین B و پارومومایسین می تواند لیشمانیوز مخاطی پوست را درمان کنند.
لیشمانیوز احشایی
بیماری احشایی همیشه نیاز به درمان دارد و برای درمان آن چندین دارو در دسترس است. دارو هایی که معمولاً مورد استفاده قرار می گیرند عبارتند از: استیبوگلوکونات سدیم (پنتوستام)، آمفوتریسین B، پارومومایسین و میلتفوسین (Impavido).

عوارض بالقوه لیشمانیوز چیست؟
لیشمانیوز احشایی به دلیل اثراتی که بر اندام های داخلی و سیستم ایمنی می گذارد، اغلب کشنده است. اگر HIV یا ایدز دارید، در معرض خطر بیشتری برای ابتلا به این بیماری هستید. ابتلا به اچ آی وی یا ایدز نیز می تواند سیر لیشمانیوز و همچنین درمان را پیچیده کند.
عوارض بالقوه لیشمانیوز جلدی ممکن است شامل موارد زیر باشد:
- خون ریزی
- ابتلا به سایر عفونت های ناشی از ضعف سیستم ایمنی که میتواند تهدید کننده زندگی باشد.
- تغییر شکل اندام
چگونه می توانم از ابتلا به لیشمانیوز پیشگیری کنم؟
هیچ واکسن یا داروی پیشگیری کننده ای در دسترس نیست. تنها راه پیشگیری از لیشمانیوز این است که پشه خاکی نیش نزند. برای کمک به جلوگیری از گزیده شدن توسط پشه خاکی این مراحل را دنبال کنید:
- لباسی بپوشید که تا حد امکان پوست را بپوشاند. شلوارهای بلند، پیراهن های آستین بلند و جوراب های بلند توصیه می شود.
- از دافع حشرات بر روی هر پوستی که در معرض آن قرار دارد و در انتهای شلوار و آستین خود استفاده کنید. موثرترین دافع حشرات حاوی DEET است.
- اتاق خواب خود را با حشره کش اسپری کنید.
- در طبقات بالاتر یک ساختمان بخوابید. حشرات توانایی کمتری در پرواز به تبقاط بالا تر دارند.
- غروب و سحر از قرار گرفتن در فضای باز خودداری کنید. این زمانی است که پشه های خاکی بیشتر فعال هستند.
- در صورت امکان از صفحه نمایش و تهویه مطبوع در داخل خانه استفاده کنید. استفاده از فن ها ممکن است پرواز را برای حشرات دشوار تر کند.
- قبل از سفر به مناطق پر خطر، تور برای بستر خواب (پشه بند)، حشره کش و سایر مواد دافع را تهیه کنید.
بیشتر بدانید: روش های درمان نیش حشرات و پشه زدگی
سخن آخر
درمان ها می توانند شدت بیماری را کاهش دهند. اما، عدم درمان زخم ها می تواند منجر به ایجاد زخم های دائمی و تغییر شکل آن ها شود و در مورد “لیشمانیوز احشایی” منجر به مرگ می شود. بنابراین، در صورت ابتلا به بیماری سالک، به دنبال درمان صحیح باشید و برای شروع یک دوره درمانی موثر به پزشک مراجعه کنید.
پزشک برای درمان دارو تجویز می کند. با این حال، درمان زمانی موثرتر است که قبل از آسیب گسترده به سیستم ایمنی شما شروع شود. ناگفته نماند که اگر لیشمانیوز احشایی به درستی درمان نشود، اغلب در عرض دو سال کشنده است.
منبع: www.healthline.com